消化器内科・内視鏡センター
外来担当表
| 診察 | 月 | 火 | 水 | 木 | 金 | |
|---|---|---|---|---|---|---|
| 初診 |
2診 |
三鴨 | 木原 | 橋本 | 松木 |
消化器内科について
◆ 内視鏡センターのご紹介
内視鏡センターは2016年1月開設されました。患者さんに常に最善の医療を提供することを心がけており、関連する領域の他科の先生方と緊密に連携をとりながら、総合的に診療しています。当院の内科、外科には消化器の専門医が多く在籍しており、内視鏡センターの診療を支えています。
医師紹介
第一消化器内科部長
横濱 桂介
よこはま けいすけ
外来担当日
水
専門分野
消化器内科(肝臓領域)
所属学会
日本内科学会(認定内科医・総合内科専門医) 日本消化器病学会(消化器病専門医・指導医) 日本消化器内視鏡学会(消化器内視鏡専門医) 日本肝臓学会(肝臓専門医・指導医)
第二消化器内科部長
松木 由佳子
まつき ゆかこ
外来担当日
金
専門分野
消化器内科・肝臓内科
所属学会
日本内科学会(専門内科医) 日本肝臓学会(専門医) 日本消化器病学会(専門医) 日本消化器内視鏡学会 日本膵臓学会
消化器内科副部長
橋本 健志
はしもと たけし
外来担当日
木
専門分野
消化器内科
所属学会
日本内科学会(専門医) 日本消化器病学会(専門医) 日本消化器内視鏡学会(専門医)
消化器内科副部長
木原 琢也
きはら たくや
外来担当日
火
専門分野
肝臓
所属学会
日本内科学会(専門医) 日本消化器病学会(専門医) 日本消化器内視鏡学会(専門医) 日本肝臓学会(専門医) 日本超音波医学会 日本門脈圧亢進症学会 日本プライマリ・ケア連合学会
医師
三鴨 豪志
みかも つよし
外来担当日
月
専門分野
消化器内科
所属学会
日本内科学会 日本消化器病学会 日本消化器内視鏡学会
主な疾患と治療法
《 対応疾患 》
食道・胃・大腸・小腸・肝臓・胆道・胆のう・すい臓などの消化器疾患、腎疾患、糖尿病・甲状腺などの内分泌疾患、など、幅広くそれぞれの専門医が診療にあたっています。
《 主な治療法 》
消化器内科で、最近特に重点的に他院に先駆けて取り組んでいる診断法、治療法について紹介します。
早期食道・胃癌に対する内視鏡的粘膜下層剥離術
早期食道・胃癌に対する内視鏡治療として、2001年12月からITナイフを用いた切開剥離法による内視鏡的粘膜切除術を積極的に行っています。本法は、従来の方法であるStrip法では分割切除になってしまうような大きな病変に対しても一括切除が可能であるために、遺残再発がほとんどないうえに、また切除標本の脈管浸潤などの病理評価も正確にできるため、患者様へ正確な治療判定を伝えることが可能です。病変の部位にもよりますが、3cmくらいまでの早期癌は一括切除が可能です。入院期間は10日くらい必要です。
早期大腸癌における拡大内視鏡診断
最近は大腸の腫瘍性病変の内視鏡診断には、通常の観察に加え、拡大観察が大変重要となってきました。近年の研究によって、腫瘍の表面の模様(専門的には腺 口形態=ピットパターンといいます)を拡大することによって、病変の質的診断(癌か癌でないか)や、深達度診断(癌の深さの診断)が今まで以上に的確に行うことが可能となってきました。当院では、平成17年10月より、オリンパス社のEVIS LUCERAという電子内視鏡システム、および大腸用内視鏡CF-H260AZを導入し、ハイビジョン化による実用的電子拡大(瞬時に70倍まで拡大できます)や構造強調、適応型IHb色彩強調といった最新の画像情報だけでなく、硬度可変機能による挿入性の向上により、より負担の少ない内視鏡検査が可能と なりました。これからも当科では、大腸癌の診断におきましては、より高い診断精度、そしてより負担の少ない検査を実現できるよう心がけていきたいと考えております。
カプセル内視鏡による小腸内視鏡検査
カプセル内視鏡が日本でも保険適応され、当院でも2007年12月に山陰で初めて導入しました。これまでは小腸には病変が少なく、検査の必要性すら少ないと考えられてきましたが、症例の蓄積と共に小腸内視鏡検査の有用性が大きく認識され、小腸病変の診断・治療も急速に変化しています。
カプセル内視鏡はビタミン剤のように自分で口から飲み込んで、消化管を通過させながら、その内部を撮影する幅11mm、長さ26mmのカプセル型の内視鏡です。飲み込まれたカプセル内視鏡は消化管を通りながら小腸の写真を撮影します。撮影された画像は、腰に取り付けたデータレコーダに保存されます。カプセル内視鏡は使い捨てタイプで、排便時に自然に排出されます。
さらに小腸以外の消化管を対象としたカプセル内視鏡も次々に開発されており(近いうちに大腸用カプセル内視鏡が臨床応用されます。)、消化管内視鏡検査は今後劇的に変化していくものと考えております。現在のところカプセル内視鏡検査は小腸からの消化管出血にのみ保険適応となっていますが、腹痛や貧血の原因精査など、内科でご相談ください。
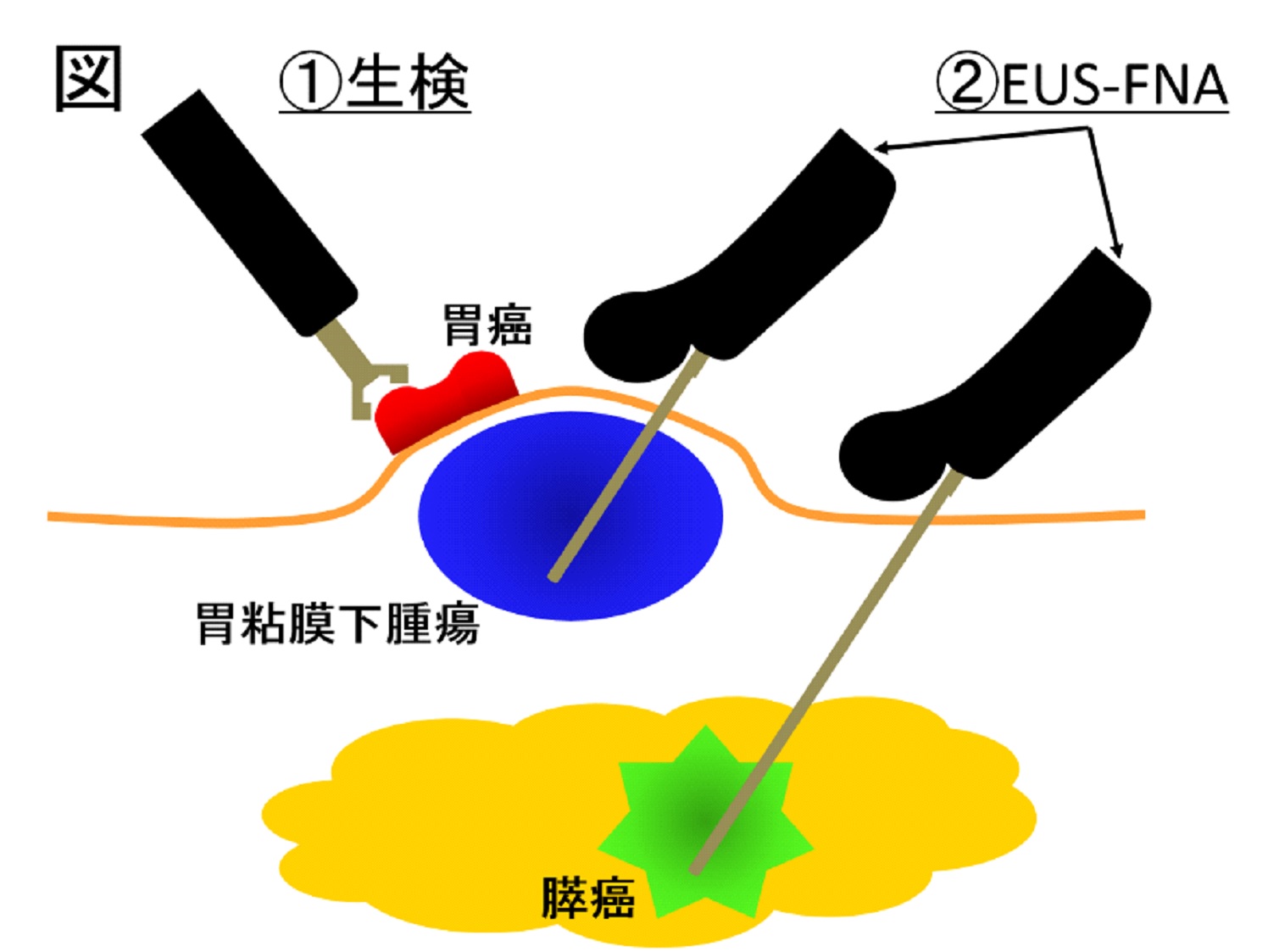
膵癌などに対する超音波内視鏡下穿刺生検法
EUS-FNA(超音波内視鏡下穿刺生検法)は、2010年4月より保険適応となった比較的新しい検査法です。食道、胃や大腸といった内視鏡で直接観察できる消化管の病変は、生検による病理診断により確定診断がされています(図-①)。一方でこれら消化管の粘膜の下に存在する粘膜下腫瘍や、直接観察のできない膵臓や胆のう、胆管などの病変は、CTによる画像診断のみで確定診断されることもありました。しかし最近ではEUS-FNAを用いて、治療前に組織を採取し病理診断をすることで、適切な治療方針の選択が可能になっています(図-②)。
たとえば膵癌は非常に予後の悪い癌として知られていますが、最近の抗がん剤の進歩で組織型に合わせた治療薬の選択が可能になっています(9割以上を占める膵管癌と一部の特殊な膵癌(内分泌細胞癌)では治療薬が異なります)。膵癌診療ガイドラインでも病理組織を採取し診断することが推奨されています。
実際の検査は鎮静下に(眠っていただいてから)行い、時間は40分前後で、1泊2日の入院をしていただいています。当院では粘膜下腫瘍、膵臓や胆のう、胆管の病変におきまして、画像のみではなく病理による診断をし、確実、適切な治療方針を提供したいと考えております。
実績
当科の上部下部内視鏡検査件数は山陰地方で最多であり、実績は下記のとおりです。その他にも超音波内視鏡(EUS),治療内視鏡(早期胃癌、早期食道癌、早期大腸癌に対する内視鏡的粘膜下層剥離術や粘膜切除術、食道静脈瘤硬化療法、内視鏡的消化管止血術など),緩和内視鏡(胃瘻造設,ステント留置など) などを積極的に行い、病院内外からの幅広いニーズに応えています。肝臓病領域はウイルス性肝炎、肝硬変、肝細胞癌、自己免疫性肝炎、胆管細胞癌などの診 断、治療をおこなっています。C型慢性肝炎におけるインターフェロンフリーDAAs療法は現在まで約200例に行っています。B型慢性肝炎、肝硬変に対する抗ウイルス療法も、核酸アナログ製剤を中心に多数導入しています。肝細胞癌の治療では肝動脈化学塞栓療法(TACE)(年間約100例)、経皮的ラジオ波焼灼療法(RFA)(年間約30例)、超音波下エタノール注入療法(PEI)などを放射線科とも連携しながら治療を行っております。
|
|
2019年 |
2020年 |
2021年 |
|
上部消化官内視鏡 |
9,481 |
8,425 |
9,157 |
|
下部消化管内視鏡 |
1,634 |
1,623 |
1,675 |
|
ERCP(内視鏡的逆行性胆管膵管造影) |
212 |
200 |
210 |
|
EUS(EUS-FNA) |
279(40) |
246(43) |
208(39) |
|
小腸バルーン内視鏡 |
29 |
8 |
28 |
|
カプセル内視鏡 |
14 |
22 |
18 |
|
PEG(経皮内視鏡的胃瘻造設術) |
75 |
78 |
76 |
|
ESD |
45 |
50 |
48 |
|
RFA |
17 |
21 |
26 |
|
TACE |
37 |
36 |
23 |
